Общая характеристика систем здравоохранения в странах Европейского союза
УДК 341.217(4)
СОВРЕМЕННОЕ ПРАВО №8 2011 Страницы в журнале: 138-142
А.В. БЕЛЯКОВ,
кандидат юридических наук, депутат Госдумы, член Ассоциации международного права
Рассмотрены общие характеристики и различия в системах здравоохранения государств ЕС в части доли расходов на здравоохранение. Приведены некоторые данные об особенностях состояния здоровья различных слоев населения.
Ключевые слова: здоровье, здравоохранение, государственные расходы, слои населения, страны ЕС.
General characteristics of health systems in the European Union.
Belyakov А.
Common characteristics and differences in health services in the EU countries are analyzed in the Article: the level of a state's expenditure, some data on the state of health of various layers of population.
Keywords: health, health service, state's expenditure, layers of population, EU countries.
В течение первых четырех десятилетий существования Европейских сообществ и Европейского союза ни Совет ЕС, ни Комиссия ЕС, ни Европарламент практически не интересовались здравоохранением. Этой сфере стали уделять внимание с конца 1990-х годов — после громких скандалов: заражение крови во Франции, эпизоотия «коровьего бешенства», выявление диоксина в экспортируемом мясе и т. п. Из-за этого возникла неуверенность в способности государств—членов ЕС эффективно действовать в рамках национальных систем здравоохранения.
Органы ЕС были вынуждены принять радикальные меры, которые, с одной стороны, не нанесли бы ущерба рыночным механизмам Евросоюза, а с другой — ускорили бы процесс интеграции в секторе здравоохранения. Такое соединение рыночных механизмов и социальной политики привело к тому, что в здравоохранении стала активно развиваться коммерческая деятельность, на которую должны распространяться правила конкуренции. Однако правила конкуренции распространяются лишь на отдельные отрасли в сфере здравоохранения, а не на всю отрасль в целом. Например, не решен вопрос об услугах учреждений социального и медицинского страхования, о чем свидетельствует исключение сферы здравоохранения из действия Директивы Болькештайна[1].
Таким образом, здравоохранение является особой областью регулирования, со своими закономерностями и правилами. Ценность здоровья неоспорима, и социальное обеспечение является необходимым фактором его сохранения. В соответствии с международными договорами и конституциями многих стран доступ к медицинским услугам — это всеобщее и фундаментальное право человека. В данной сфере адекватное регулирование на основе одних только рыночных законов невозможно — необходимо вмешательство государства с целью регулирования, финансирования, а чаще всего оказания медицинских услуг.
На данный момент регулирование систем социальной защиты и медицинских услуг практически полностью относится к компетенции стран—участниц ЕС. Они, в частности, располагают обширными полномочиями по установлению норм в сфере здравоохранения и медицинских услуг, по регламентированию образования медицинских работников, планированию поставок медицинских товаров и предоставления медицинских услуг, по контролю за врачебной практикой, по защите прав пациентов и т. п. Европейский союз также участвует в регулировании данной сферы, в частности посредством разработки законодательства о защите прав потребителя, тем самым создавая среду для развития интегрированного рынка страховых услуг. В настоящее время необходима координация между различными уровнями регулирования, которая должна осуществляться согласно § 1 ст. 152 Римского договора, которая провозглашает, что целью всей политики ЕС является поддержание высокого уровня здоровья.
Несмотря на свое разнообразие, системы здравоохранения стран ЕС имеют множество общих характеристик, одна из которых заключается в существовании системы коллективного финансирования, основанной на принципе солидарности. Существенную роль играет медицинское страхование, так как покрывает большую часть медицинских расходов в связи с несчастными случаями и заболеваниями и гарантирует каждому гражданину доступ к широкому ряду медицинских товаров и услуг. В среднем 75% расходов на здравоохранение финансируется именно таким путем[2].
Значительный объем предлагаемых медицинских товаров и услуг и обеспокоенность каждого человека состоянием своего здоровья — две основные причины высокого уровня государственных расходов на здравоохранение. Эти расходы растут быстрее, чем валовый внутренний продукт: при повышении ВВП на 10% расходы на здравоохранение вырастают на 14%[3].
В связи с экономическими и социальными достижениями последних пяти десятилетий наиболее развитым странам мира пришлось активно наращивать расходы на здравоохранение, причем этот рост практически вдвое превосходил рост ВВП. В настоящее время в странах—членах Организации экономического сотрудничества и развития расходы на здравоохранение составляют в среднем от 7,5 до 10% ВВП (табл. 1). Это означает, что здравоохранение является одним из основных секторов экономики, в частности потому, что поглощает большое число квалифицированных работников. В Германии около 10% рабочих мест напрямую или косвенно связаны со здравоохранением. Рост числа рабочих мест за 1995—2000 гг. составил 6,8%, тогда как количество рабочих мест в сфере здравоохранения выросло на 12,6%[4].
На данный момент новым государствам—членам ЕС приходится решать проблемы повышения расходов на здравоохранение (табл. 2) с целью постепенного достижения среднеевропейского уровня. Однако возникающие финансовые затруднения, а также регулирование государственных финансов Евросоюзом сильно затрудняет это.
Во всех странах ЕС высокий уровень расходов на здравоохранение сопровождается высоким уровнем государственных расходов, которые напрямую финансируются из налогов и (или) системы страхования. В их бюджетах расходы на здравоохранение занимают 2-е место после расходов на пенсионное обеспечение.
Рост расходов на здравоохранение по сравнению с ростом ВВП, %[5]
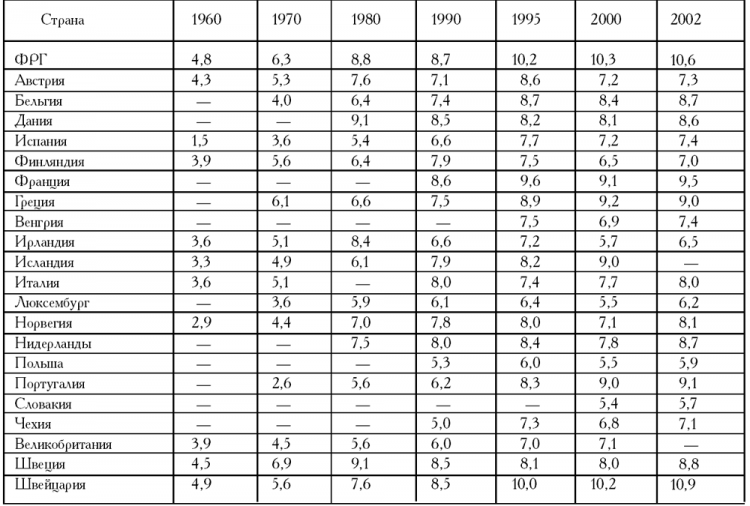
За два последних десятилетия XX века социальное обеспечение распространилось на все слои населения, что и послужило причиной повышения государственных расходов на здравоохранение. На данный момент они составляют в среднем от 70 до 85% общей стоимости услуг здравоохранения. Исключением являются лишь Греция и Нидерланды.
Рост расходов государства в общих расходах на здравоохранение,%[6]
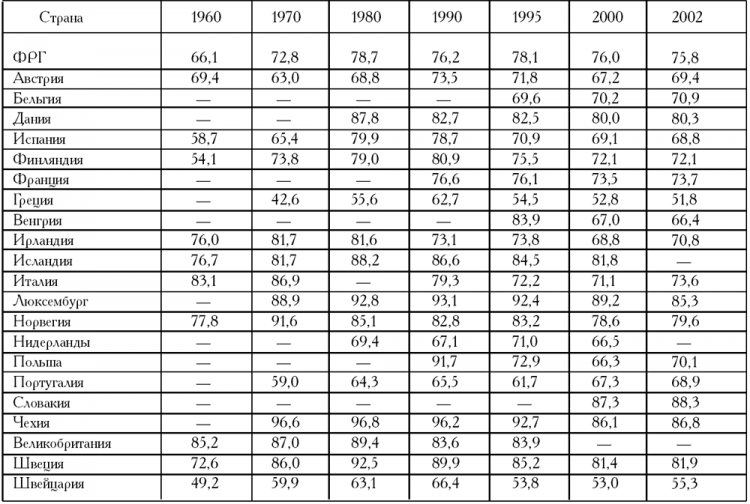
Отметим, что начиная с 1980-х годов государственные расходы не росли в том же темпе, что и общие расходы на здравоохранение, главным образом благодаря целенаправленным мерам нескольких стран. В 1990-х годах стабилизации и даже небольшого сокращения государственных расходов на здравоохранение удалось добиться многим странам, в том числе Италии ( 12,9%), Греции ( 9,4%) и Финляндии ( 6,2%)[7].
Средняя продолжительность жизни населения стран ЕС постоянно повышается и является одной из наиболее высоких в мире. В 2050 году, по оценкам Евростата, она составит 79,7 года у мужчин и 85,1 года у женщин. Рост средней продолжительности жизни сопровождается увеличением числа людей с хорошим состоянием здоровья или по крайней мере не имеющих инвалидности[6].
Развитые системы здравоохранения — главный фактор хорошего здоровья населения. Тем не менее показатели здоровья населения напрямую не связаны с объемом расходов на здравоохранение. Так, несмотря на высокий уровень расходов на здравоохранение в США, средняя продолжительность жизни в этой стране ниже, чем в странах ЕС (за исключением Португалии). Состояние здоровья населения также сильно зависит от общей структуры системы социальных услуг, условий жизни и социального положения людей. По результатам нескольких исследований была выявлена связь между социальным неравенством, риском заболеваний и смертностью[6][. Прослеживается явная связь между уровнем образования и состоянием здоровья человека. Например, в 1989—1994 гг. во Франции уровень смертности среди низкооплачиваемых рабочих в возрасте от 25 до 64 лет была в 3 раза выше такового среди квалифицированных работников. Уровень смертности безработных выше во всех социальных группах и еще больше, если человек находится на нижних ступенях социальной лестницы[8]. Такая разница в состоянии здоровья объясняется именно социальным положением, а также культурными и поведенческими различиями между людьми. Среди других ключевых факторов необходимо назвать уровень доступности медицинских услуг, от которого зависят решения, принимаемые пациентами. Высокая доля расходов на здравоохранение в бюджете малообеспеченных семей и одиноких людей приводит к иным показателям потребления медицинских услуг и даже к полному отказу от некоторых из них. Это, в свою очередь, влечет развитие тяжелых патологий, требующих большого объема медицинских услуг, в том числе госпитализации. В силу этого сроки пребывания в больницах малообеспеченных категорий населения значительно больше.
Проще говоря, социальное благополучие общества, равноправие граждан и поддержание благосостояния являются факторами здоровья, которое отражается в таких показателях, как средняя продолжительность жизни, детская смертность и наличие (или отсутствие) отдельных заболеваний[9].
Показатели здоровья населения в 1999 году[10]
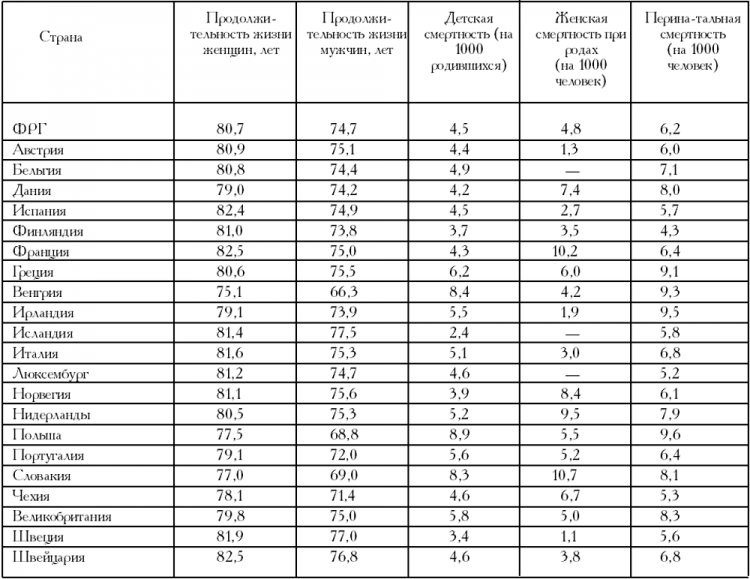
В свою очередь показатели заболеваний и смертности значительно различаются даже у стран с сопоставимым уровнем доходов населения. В таких странах, как Франция, Норвегия и Нидерланды, имеющих весьма развитые системы здравоохранения и высокую среднюю продолжительность жизни, сохраняется довольно высокий уровень материнской смертности. В Венгрии, напротив, несмотря на относительно плохие показатели системы здравоохранения, уровень материнской смертности ниже (табл. 3).
Основные причины смертности значительно различаются. На статистические данные влияют различные условия жизни, питания, труда, окружающей среды и т. п., а также применяемые способы лечения и предупреждения болезней. Так, от сердечно-сосудистых заболеваний в Португалии умирает в 4 раза больше людей, чем во Франции. От инфаркта миокарда в Ирландии умирает в 4 раза больше людей, чем в Люксембурге. Заболевания дыхательных путей приводят к летальному исходу в Великобритании в 4 раза чаще, чем в Австрии.
Влияние различных факторов на здоровье остается малоизученным. Связь между характеристиками населения (демографический состав, социальная стратификация, культурные факторы), медицинскими услугами (структура, финансирование), экономической и политической ситуацией требует сравнительного анализа для того, чтобы лучше определить причины различий в состоянии здоровья населения и системах здравоохранения разных стран. Очевидно, что в странах Центральной Европы, недавно присоединившихся к ЕС, уровень здоровья населения требует серьезного улучшения. В сравнении с 15 первыми государствами, вступившими в ЕС, средняя продолжительность жизни в центральноевропейских странах ниже на 7—10%.
Библиография
1 См. подп. «f» п. 1 ст. 2 Директивы ЕС 2006/123/CE от 12.12.2006.
2 OCDE, Health data, 2000.
3 OCDE, La sante, financement et prestations; analyse comparee des pays de l'OCDE. Paris, 1987. P. 86.
4 Enquete Force de Travail 2001, repartition de l'emploi par secteur d'activite.
5 Источник: Eco-Sante, OCDE, 2004.
6 Источник: Eco-Sante, OCDE, 2004.
7 См.: Mossialos E., Thomson S. Voluntary health insurance in the European Union. Report prepared for Directorate General for Еmployment and Social Affairs of the European Commission, LSE, 27 Feb., 2002.
8 См.: Communication de la Commission europeenne, L'avenir des soins de sante et des soins pour les personnes agees: garantir l'accessibilite, la qualite et la viabilite financiere, Bruxelles, 5 decembre 2001, COM (2001) 723 final.
9 См., например: Leclerc A., Fassin D., Grandjean H., Kaminski М. et Lang Т. (ed.). Les inegalites sociales de sante, Paris, INSERM/La Decouverte, 2000.
10 См.: Desplanques G. La mortalite des adultes — Resultat de deux etudes longitudinales (periode 1955—1980). Paris, Les Collections de l'INSEE, serie D, 102, 1984; Bihr А. et Pfefferkorn R. Dechiffrer les inegalites. Paris, Editions Syros, 1995.
11 См.: Constandriopoulos A.-P. De l'avantage d'etre riche, cultive et Japonais, La Recherche, n° 322, juillet-aout 1999.
12 Источник: Eco-Sante, OCDE, 2002.
Уважаемые коллеги!
Вы можете подписаться на нашу рассылку. Мы рассылаем анонсы номеров журнала «Современное право», информируем о предстоящих и текущих событиях, конференциях и других мероприятиях. Также Вы будете регулярно получать письма с перечнем добавленных на сайт статей, постов в блогах пользователей и комментариях. Периодичность рассылки на данный момент 2-3 письма в месяц.
